Trypanosoma brucei gambiense (Tbg) et rhodesiense, responsables de la maladie du sommeil, et Trypanosoma cruzi, agent de la maladie de Chagas sont bien connus depuis plus d’un siècle, mais des trypanosomes animaux peuvent aussi infecter l’Homme.
Ils sont responsables des trypanosomoses humaines atypiques. Bénignes ou parfois mortelles, ces dernières ont été décrites depuis le début du XXe siècle. Ainsi, T. brucei brucei, parasite normalement animal et transmis également par la mouche tsétsé, a été identifié chez l’Homme en Afrique grâce à sa résistance au sérum humain normal, puis au début des années 2000 par la biologie moléculaire. Notons que la majorité de ces formes atypiques sont asymptomatiques, et qu’il est impossible de distinguer morphologiquement T. b. brucei de Tbg, l’agent causal de la forme humaine chronique de trypanosomiase humaine africaine (THA). Par contre, de petite taille et surtout peu mobile par rapport à Tbg, T. congolense (responsable de la nagana chez le bétail) a été observé chez une patiente symptomatique en 1996 en Côte d’Ivoire, ce qui a conduit à évoquer un cas atypique. Encore faut-il avoir le temps d’observer les parasites dans les conditions de terrain ! A nouveau, la biologie moléculaire a confirmé cette suspicion, et la patiente a été traitée avec succès par la pentamidine® en raison de son état général.
De faux malades du sommeil en Afrique ?
Mais alors, lors des prospections médicales, les microbiologistes des programmes africains de lutte contre la THA pouvaient-ils distinguer un Tbg d’un « faux », dû à T. congolense, T. b. brucei, T. evansi (responsable de la surra chez les camélidés et les chevaux), T. lewisi (parasite du rat) ? Que ce soit durant l’examen microscopique de sang frais, de suc ganglionnaire, du buffy coat (zone intermédiaire séparant les lymphocytes des hématies et du sérum après centrifugation du tube capillaire hépariné), d’éluat de minicolonne échangeuse d’anions – MaecT (qui ne retient que les éléments figurés sanguins, l’éluat ne contient que des trypanosomes visibles à G x 100), la seule morphologie des parasites n’est pas critère de certitude. De plus, dans le sang, les trypanosomes sont souvent masqués dans des amas d’hématies. Enfin, le test d’agglutination directe (CATT/T. b. gambiense) utilisé en amont de l’algorithme décisionnel pour le dépistage sérologique, donne souvent des faux positifs pour du sang ou sérum contenant la plupart de ces trypanosomes animaux.
Des chercheurs ont isolé des trypanosomes de centaines de sommeilleux consentants en Afrique. Ces trypanosomes ont été confirmés, par la suite, majoritairement comme Tbg par isoenzymologie ou PCR spécifique, techniques qui ne sont pas utilisables sur le terrain. On ne peut donc exclure des erreurs potentielles de diagnostic chez des patients asymptomatiques suspectés à tort d’être en phase hémato-lymphatique de THA alors qu’ils sont porteurs de trypanosomes atypiques. En Gambie, un bébé présentait un œdème généralisé et des trypanosomes dans le sang et le liquide céphalo-rachidien (LCR) en 2004. Les parasites ont été identifiés comme T. lewisi par PCR, et l’enfant a été traité avec succès grâce au mélarsoprol (Arsobal®), utilisé à l’époque pour les patients en phase d’atteinte neurologique de THA. En 2020, l’ADN de T. congolense a été détecté dans le sang de 11 personnes sur 480 testées, dans le foyer de Maro au Tchad. Ces exemples confirment la nécessité d’évaluer la prévalence des trypanosomoses atypiques en Afrique.
Des infections atypiques en Asie
Sur ce continent, les trypanosomes sont inconnus des microbiologistes médicaux. Et pourtant, T. evansi et T. lewisi sont présents chez les animaux. En 2004, le premier cas humain au monde d’infection à T. evansi a été formellement identifié à Nagpur, État du Maharashtra en Inde. Grâce à une collaboration entre l’OMS, les praticiens indiens et l’Institut de Recherche pour le Développement (IRD), ce « vermicule », détecté par un microbiologiste de l’hôpital de Nagpur, a été caractérisé par PCR comme T. evansi. Le patient symptomatique, un éleveur de bétail, a été traité par perfusion lente de Suramine sodique (utilisé aussi pour la THA à T.b. rhodesiense). L’extrême densité de la parasitémie s’expliqua par la présence de deux mutations du gène codant pour l’ApoL1, principal facteur trypanolytique humain. Par la suite, grâce aux progrès en biologie moléculaire, de nouveaux cas humains ont été décrits notamment en Inde, Gambie, Égypte, Thaïlande et plus récemment au Vietnam chez un patient non-immunodéprimé ! Des enquêtes sérologiques ont mis en évidence de nombreux séropositifs dans la population humaine vivant en contact étroit avec des animaux parasités, en particulier le bétail (T. evansi) et les rats (T. lewisi). Plusieurs études ont montré que T. lewisi était potentiellement résistant au sérum humain.
L’Inde est le pays où le plus grand nombre d’infections à T. lewisi chez les jeunes enfants a été observé et confirmé, le dernier cas connu datant de décembre 2021. Notons dans ce pays comme ailleurs, une très grande promiscuité enfants/rats dans les habitations des zones insalubres, des bidonvilles. L’urbanisation et la surpopulation sont des facteurs aggravants pour ces populations démunies.
En Amérique Latine, curieusement, aucun cas de trypanosomose humaine atypique n’a été détecté ; si elle existe, on peut faire l’hypothèse d’une confusion avec les infections à T. rangeli quoique la morphologie des parasites soit assez éloignée.
Bien que certains cas précédemment présentés soient liés à un déficit immunitaire humain, très peu d’études ont été conduites en Asie pour évaluer l’existence d’un risque potentiel d’émergence de ces formes atypiques de trypanosomoses chez l’Homme.
Finalement, qu’il s’agisse de confusion avec des cas de THA, de carence dans les méthodes de diagnostic différentiel ou spécifique, ou tout simplement de l’ignorance complète de l’existence de telles pathologies, il est apparu que la détection des trypanosomoses atypiques est insuffisante pour ces multiples raisons, et doit être améliorée. S’agit-il d’infections sporadiques ou ne voyons-nous que la partie visible de l’iceberg ? L’avenir nous le dira sans doute.
Dr Philippe TRUC, Directeur de recherche, Institut de recherche pour le développement, UMR 177 INTERTRYP IRD CIRAD
Les articles signés n’engagent pas la responsabilité de la SFMTSI
Références
https://www.ajtmh.org/view/journals/tpmd/73/3/article-p491.xml?tab_body=pdf
https://www.nejm.org/doi/full/10.1056/NEJMoa063265
https://journals.plos.org/plosntds/article?id=10.1371/journal.pntd.0002256
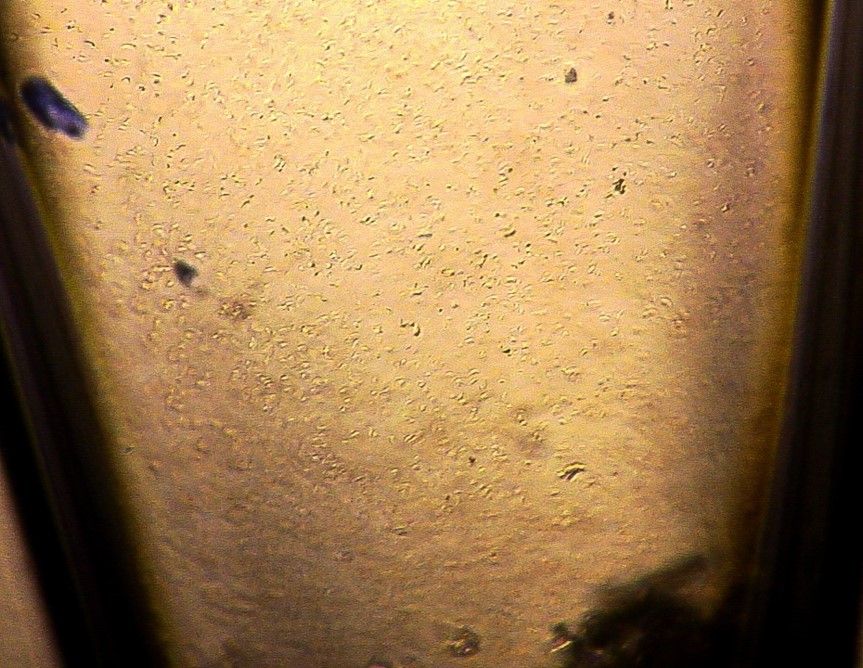
Figure : Observation de milliers de trypanosomes T. evansi dans le tube collecteur d’une mini-colonne (réalisée avec le sang du patient de Nagpur, source : Philippe Truc)
Les articles signés n’engagent pas la responsabilité de la SFMTSI